HOME > 연맹활동 > 보도자료
보도자료
| 제목 | [보도자료 776호] 불법 ‘의료자문서’로 대형병원 의사들 부수입 160억 원 챙겼다 | ||||
|---|---|---|---|---|---|
| 작성자 | 관** | 등록일 | 2020.09.07 (09:12:11) | 조회수 | 3686 |
| 첨부파일 | |||||
|
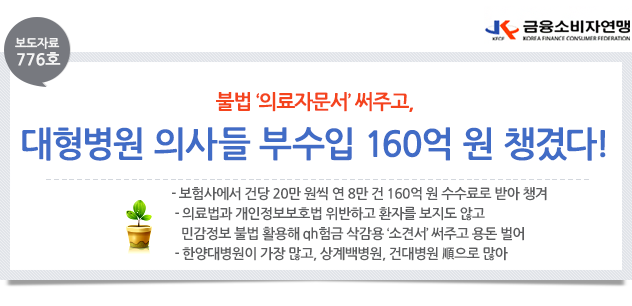
□ 금융소비자연맹(www.kfco.org, 이하 ‘금소연’, 상임대표 조연행 )은 보험회사가 보험금 지급을 거부하거나 삭감하기 위해, 대형병원 소속 의사에게 불법적인 소견서를 연간 8만 건이 넘게 발급받고, 수수료 명목으로 연간 160억 원을 넘는 비용을 지급한 것을 확인했다. 특히, 한양대학교병원 의사들은 연간 3,739건의 소견서를 써주고 15억 원 정도를 자문의 수수료로 챙겨 우리나라 전체 대형병원 중 가장 많은 부수입을 번 것으로 조사됐다.
□ 금소연은 금융감독원의 요구에 따라 보험회사들이 보험협회를 통해 2020년 7월 처음으로 공개한 보험회사별 의료자문 자료를 전수 분석했다.
□ 2019년 하반기 보험사 의료자문 현황을 분석한 결과, 보험사들은 연간 8만 건의 소견서를 보험사 자문의에게 의뢰했고, 이들에게 의료자문료 명목으로 연간 160억 원 정도를 지급했다.
□ 의료자문 건수가 가장 많은 병원은 한양대학교병원으로 모든 생명보험사와 손해보험사의 자문의 노릇을 했고, 연간 7,500여 건이 넘는 소견서를 발급하며 15억 원의 자문료를 받아 챙겼다. 2위는 인제대 상계백병원, 3위는 건국대학교 병원이었다.
□ 의료자문을 가장 많이 의뢰한 보험사는 삼성화재로 연간 1만 7,830건으로 손보업계의 30.9%를 차지했다. 2위는 KB손보 7,634건, 3위는 현대해상이 7,024건이다. 생명보험사는 삼성생명이 연간 8,466건으로 업계 37.8%를 차지해 가장 많은 건수를 차지했다.
□ 공시자료에는 보험사별로 자문의사 이름은 없고, 소속 병원명과 자문 건수만을 공시하여 어느 의사가 어느 보험회사 자문의사인지는 알 수가 없었다.
□ 보험사의 의료자문료는 대부분 보험회사가 원천세(기타소득세 3.3%)를 공제하고 자문 의사에게 직접 지급되어 병원 수입으로 책정되지 않고 내역도 모르는 부수입이다. 보험사와 자문의가 직접 거래하기 때문에 공정성과 객관성이 결여된 자문소견을 작성해 줄 개연성이 매우 높다.
보험회사들은 소비자들이 보험금을 청구하면, 보험금 지급을 거부하거나 삭감할 명분으로 환자 동의 없이 민감한 정보인 진료기록을 보험사 자문의에게 불법 제공하고, 의뢰를 받은 자문 의사들은 의료법을 위반하여 환자를 보지도 않고 진료기록만으로 소견서를 발행했다. ‘보험사의 의도대로’ 작성된 소견서는 환자를 대면 진료한 의사의 진단서 등을 부인하는 자료로 쓰였다.
< 사례 1 > 김모 씨(77년생, 남자, 43세)는 2007년과 2009년에 롯데손보에 보험에 가입했다. 2018년 09월 21일 경북 경주시에서 운전 중 교통사고로 뇌출혈 등의 중상을 당해 4개월 동안 영남대학병원 등에서 총 164일간 입원, 수술, 재활치료 등을 받았다. 후유장해(2019.8.20)로 장해율 56%로 장해보험금을 청구하였으나, 롯데손보 자사 자문의가 장해율 16%라며 장해보험금을 깎아서 지급하였다. 이후 3차 병원인 영남대학교 병원에서 장해율 40%로 후유장해보험금을 다시 청구하였으나, 아무런 근거 없이 소비자가 선임한 손해사정사의 ‘손해사정서’를 부인하며, 환자를 일면식 보지도 않은 상계백병원의 유령 의사가 내놓은 회신문을 근거로 장해율 16%라며 보험금 지급을 재차 거부하고 있다.
< 사례 2 > 경상북도 포항에 거주하는 김 씨는 2014.6.25 갑자기 쓰러져서 포항 ○○병원에 입원한 후 급성뇌경색(I639)으로 진단을 받았다. 이후 삼성화재와 삼성생명에 진단보험금을 신청하여 삼성화재는 바로 보험금을 지급받았으나, 삼성생명은 환자를 진료하지도 않은 자사 자문의에게 의견서를 받아 급성뇌경색이 아니고 열공성 뇌경색(I69)이라며 일방적으로 보험금 지급을 거부하였다.
□ 보험사들의 ‘자문의 제도’는 의료법과 개인정보보호법을 정면으로 위배하는 불법행위이다. 의료법 제17조(진단서등)에 의하면“환자를 직접 진찰한 의사가 아니면, 진단서ㆍ검안서ㆍ증명서를 작성하여 교부하지 못한다.”라고 되어 있다.
또한, 개인정보보호법 제17조(개인정보의 제공)에 의하면“개인정보처리자는 정보주체의 동의를 받지 않으면, 제3자에게 제공할 수 없다.” 또한, 동법 제23조(민감정보의 처리 제한)에 따라 환자의 진료기록부 등은 민감정보로서 “정보주체에게 제15조 제2항의 개인정보처리자는 동의를 받을 때는 개인정보의 수집ㆍ이용 목적, 수집하려는 개인정보의 항목, 개인정보의 보유 및 이용 기간, 동의를 거부할 권리가 있다는 사실 및 동의 거부에 따른 불이익이 있는 경우에는 그 불이익의 내용을 정보주체에게 알려야 한다.”
제17조 제2항에도 개인정보처리자는 동의를 받을 때“개인정보를 제공받는 자, 개인정보를 제공받는 자의 개인정보 이용 목적, 제공하는 개인정보의 항목, 개인정보를 제공받는 자의 개인정보 보유 및 이용 기간, 동의를 거부할 권리가 있다는 사실 및 동의 거부에 따른 불이익이 있는 경우에는 그 불이익의 내용을 정보주체에게 알려야 한다.”라고 명시되어 있다. 어느 하나의 사항을 변경하는 경우에도 이를 알리고 동의를 받아야 한다.
따라서 보험회사가 제3자인 자문의에게 소견서를 받으려면 환자에게‘어느 병원, 어느 의사에게 당신의 진료기록부를 제공하려는데 동의하느냐’며 구체적으로 제3자를 특정해서 동의서를 별도로 다시 받아야 한다. 하지만 보험사들은 보험금 청구 시 일괄적으로 두루뭉술한 개인정보동의서를 받은 것을 근거로 민감정보인 환자의 진료정보를 몰래 자문의에게 제공하는 등 개인정보보호법을 정면으로 위반하여 불법행위를 자행하고 있다.
□ 보험사 의료자문은 대형병원 이외에도 전체 자문 건수의 상당한 건수를 20여 개의 민간의료자문업체에도 의뢰하고 있다. 이들은 주로 간호사 출신으로 보험사에 의료담당자로 근무하였다가 민간의료자문업체를 차려, 대학병원과는 별도로 보험사의 의료자문 역할을 하고 있다. 의료법 17조에 따르면 진단서 등의 발행은 의사가 아니면 발행할 수 없음에도 간호사가 의료자문업체를 차려‘의료자문’ 영업을 하는 것은 의료법을 위배하는 것이다. 보험협회의 공시자료에는 이 통계를 전부 누락시켰다.
□ 보험사 자문의 현황을 분석한 결과, 보험사들은 보험금을 적게 주거나, 주지 않기 위해 특정 병원 특정과에 집중적으로‘소견서’발급을 의뢰했음을 알 수 있다. 금융감독원은 자문의 제도가 보험금 지급 거절 목적에 악용되는 것을 근절하기 위해 불법적인 의료자문의 제도를 개선한다고 발표했었으나, 수년이 지나도 개선되는 점이 전혀 없는 상황이다.
□ 금소연은 병원 및 전공과목별 자문 건수 현황을 찾기 쉽게 작성하여 홈페이지에 게재하고, 공개보험회사가 자문의 제도를 개선 없이 불법 행위를 지속할 경우에는 보험회사는 물론 대형병원 자문의사 전체를 의료법과 개인정보보호법 위반 혐의로 형사 고발할 계획이다.
□ 금융소비자연맹 배홍 보험국장은 “보험사가 자문료를 주며 보험사 의도대로 소견서를 발행해 보험금을 깎는 불법적인 의료자문의 제도를 하루빨리 폐지해서, 보험회사의 보험금 부지급 횡포를 근절시켜야 할 것”이라고 말했다.
※ 붙임자료 : 1. 병원별 보험사 자문건수 및 연간수수료 수입액 현황 1부 2. 보험회사별 의료자문건수 및 지급수수료 현황 1부.
● 이 보도자료는 금융소비자연맹 사이트(http://www.kfco.org)에 수록되어 있습니다. 끝. |
|||||
게시물 댓글입니다


 보도자료 제776호 (대형병원 의사들 부수입 160억 원 챙겼다!).hwp
(110.00 KBytes)
download:2337
보도자료 제776호 (대형병원 의사들 부수입 160억 원 챙겼다!).hwp
(110.00 KBytes)
download:2337